Durante as últimas décadas, a dermatoloxía comezou a tratar cada vez máis casos de dermatite psoriásica. Os estatísticos sinalan que na maioría das veces estes casos afectan a persoas con pel clara. E aínda que os expertos aínda non fixaron un límite de idade para a enfermidade desenfreada, con todo, as fases máis activas da enfermidade rexístranse precisamente entre os 15 e os 45 anos. En canto á prevalencia, a psoríase pode afectar agora a cada 25 persoas do planeta, que en xeral, segundo a OMS (Organización Mundial da Saúde) para 2016, supón preto do 4, 2% da poboación mundial total.
Que tipo de enfermidade é a psoríase e que signos externos ten?
O nome desta llaga deuse segundo o seu signo externo característico: placas vermellas e pápulas con escamas, que se forman como resultado dunha erupción cutánea acompañada dunha sensación de comezón e inflamación da pel. A enfermidade psoríase tamén se chama liquen escamoso e ten a súa propia clasificación bastante extensa de tipos, síntomas, causas que provocan o inicio, o progreso e a exacerbación da enfermidade. A imaxe xeral da patoloxía hoxe é tal que non dá aos médicos unha idea clara da súa orixe inequívoca e métodos de tratamento. Polo tanto, os médicos teñen que atopar formas de cura parcial xunto co paciente.
A definición do que é a psoríase hoxe é aceptada por todos os especialistas como unha enfermidade non infecciosa que aparece principalmente por varias razóns, e debe ser tratada con coidado, con moito coidado, baixo a supervisión constante de varios especialistas, e non só un dermatólogo. A propia palabra psoríase significa "coceira" (do termo grego "psora"), "sarna" (do termo inglés, que tamén se escribe "psora"). O diagnóstico da enfermidade realízase de forma exhaustiva, non só mediante probas cutáneas ou análises de sangue.
Información adicional:A especificidade da enfermidade, que non foi totalmente estudada, é tal que os pacientes teñen que prepararse para unha curación persistente, persistente e a longo prazo, así como para alternar exacerbacións periódicas con remisións, etapas de alivio, que duran de varias semanas a varias. anos.
Clasificación dos tipos de psoríase
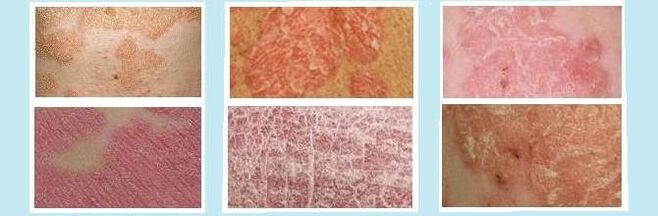
Cando os expertos queren determinar exactamente a psoríase nun paciente enfermo, cales son estas erupcións cutáneas na súa pel e o insoportable desexo de rascarse constantemente as feridas, a que tipo de enfermidade pertence o trastorno, o que está a sufrir o paciente, entón os expertos poden centrarse nun clasificación especial de enfermidades. Ademais, ela non está soa, hai polo menos catro hoxe en día, que deberían ser revisadas brevemente para unha idea xeral.
Segundo a CIE-10
Segundo a Clasificación Internacional de Enfermidades na décima revisión, tal dermatite divídese nos seguintes tipos:
Ordinario ou tipo placa . Prevalencia - 90-95%. Manifestacións: estruturas pápula-escamosas de ton gris, branco e rosa. A medida que medran, fórmanse "illas" enteiras e "lagos" de pel enferma.Pústula xeneralizada ou "Impétigo", enfermidade "Tsumbusha", exudativa . Comeza con burbullas e burbullas que conteñen líquido (exsudado). Despois da explosión, fórmanse úlceras e autoinfección.Trastorno epidérmico persistente ou alopo, trastorno acrodérmico de Setton ou Crocker . As formacións fluídas ou pustulosas en placas e pápulas son estériles e non teñen unha autocontaminación xeneralizada. As uñas e os dedos adoitan estar afectados.Lesións palmares e plantares . Pequenas úlceras nas palmas e plantas dos pés que non se autoinfectan. Dificulta moito que o paciente teña calidade de vida cando camiña e traballa coas mans.en forma de lágrima . Os pequenos puntos vermellos, rosas e grises no corpo comezan a aparecer na maioría das veces despois de sufrir unha grave dor de garganta, estreptococo, farinxite e outras enfermidades virais infecciosas.Aspecto artrópático . Danos nas articulacións dos dedos, mans, xeonllos, pernas. Prevalencia - 10% de todos os pacientes con psoriasis.Outros, inversos e sen especificar . Parches lisos cunha baixa porcentaxe de descamación que aparecen en zonas delicadas da pel.
Segundo esta clasificación, que revela a esencia do que significa este ou aquel tipo, o que é unha enfermidade, o que é a psoríase, a patoloxía ten asignado un código especial - L40. A este código pódense engadir números diferentes para indicar un tipo específico de enfermidade.
Segundo parámetros clínicos
A enfermidade tamén se pode clasificar segundo criterios clínicos, que se expresan do seguinte xeito:
- por localización: as partes do corpo son designadas;
- segundo imaxes clínicas - a natureza, a textura da psoríase;
- por etapas progresivas: enfermidade progresiva, estacionaria e regresiva;
- segundo as manifestacións nunha estación determinada;
- por área das áreas da pel - menos do 20% da epiderme está afectada, máis do 20% ou toda a pel.
Segundo a clasificación americana
A Fundación Nacional dos Estados Unidos, ao definir a psoríase, que tipo de enfermidade é, o seu tipo, clasifícaa na seguinte orde:
- lesións cutáneas leves - menos do 2%;
- a gravidade media da propagación: do 2 ao 10%;
- etapa grave de danos na pel - a partir do 10% e máis.
Segundo o índice PASI
Outro enfoque internacional para definir a ferida da psoríase, que está no arsenal de diagnósticos médicos, distribúe os tipos de enfermidade segundo o seguinte principio:
- a presenza do índice PASI varía de 0 a 72 valores;
- o índice mostra a gravidade da dermatite;
- Só os especialistas calculan o índice.
Os médicos poden usar calquera destas clasificacións para determinar o tipo de enfermidade, pero a práctica demostra que é o sistema ICD-10 o que se usa máis activamente. Sen unha definición precisa do tipo, será difícil para os médicos entender que tipo de enfermidade é a psoríase e como tratala.
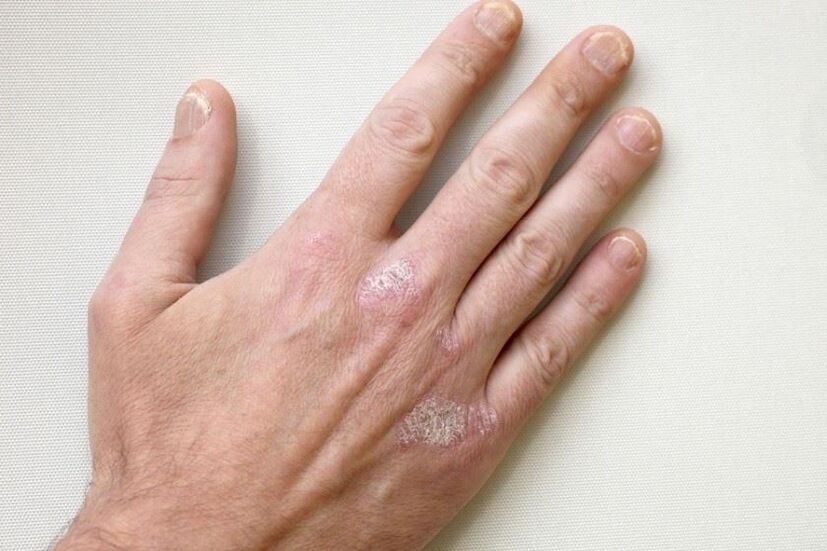
Síntomas xerais
Todos os médicos e científicos confían en que a psoríase non é un fenómeno contaxioso e non se pode transmitir dunha persoa afectada a unha saudable. As características erupcións pustulosas e escamosas chámanse pápulas se a súa formación foi inicialmente un inchazo con líquido, que despois estalou, levando a unha ferida, secando a cuberta e as escamas. "Papula" do lat. significa "nó". Pero se o vermelhidão non era acuoso, os seus inchazos por encima da superficie da pel foron compactados, entón convertéronse en feridas por rascado constante, supuración e formación de escamas, entón estamos a falar de placas.
Nota!A enfermidade da psoríase é algo que sempre terá formacións escamosas sobre a superficie da pel afectada. "Squama" do lat. significa "escamas", polo que o diagnóstico pódese escribir na liña da folla de exame: "trastorno papuloescamoso da epiderme".
Síntomas da psoríase
Ao definir a psoríase, centrámonos nos seus síntomas, que poden ser representados pola seguinte lista unificada de manifestacións:
- As pápulas son hinchazóns sobre a superficie da pel que teñen líquido infeccioso ou estéril no seu interior.
- As placas son manchas vermellas que crecen e se ensuman co paso do tempo.
- As placas poden ser grises, avermelladas, amareladas ou roxas punteadas.
- A textura da superficie da pel enferma varía de húmida, pustulosa a seca con escamas.
- A escamas e a descamación son características de todos os tipos de enfermidade.
- O estado xeral do paciente vai dende irritabilidade, nerviosismo, ata somnolencia, fatiga e apatía.
Etapas e graos de desenvolvemento da psoríase
As etapas mostran non só as características de que tipo de enfermidade é a psoríase e os seus tipos, senón que tamén pode dicir ao médico como xestionar a enfermidade. Normalmente divídese en 3 etapas.
Etapa débil
- as pápulas e as placas son raras e solitarias;
- non hai comezón insoportable;
- Aínda non hai inchazo grave;
- adoita aparecer despois de sufrir estrés ou infección grave.
Etapa intensiva
- definido como síndromes de Koebner;
- as lesións aparecen de forma inesperada en diferentes partes do corpo humano;
- fusión e crecemento de pápulas e placas en "lagos de parafina" enteiros;
- dor e comezón son típicos durante este período.
Exacerbación da enfermidade
- forma de escalas;
- pel seca;
- as erupcións cutáneas xa non medran;
- caen escamas;
- a pel doe;
- aumenta o grosor da pel onde se atopan as placas.
Para referencia:a remisión é unha etapa separada e considérase un calmante da condición patolóxica.
Causas que provocan a aparición da enfermidade
A pesar de que non se atoparon respostas ás preguntas sobre que tipo de enfermidade é a dermatite psoriásica, cales son as razóns da súa aparición, con todo, naturalmente xa se están demostrando certos requisitos previos que poden provocar o inicio da enfermidade.
Tales patróns mostran as seguintes razóns probables:
- Predisposición hereditaria.
- Sistema inmunitario débil.
- Recentemente experimentou un trauma psicolóxico grave, exposición a infeccións, virus.
- Efectos secundarios dos medicamentos.
- Un cambio brusco nas condicións climáticas para vivir.
- Alerxias en humanos.
- Desequilibrio do tracto gastrointestinal, endócrino, excretor, sistemas de limpeza.
- Metabolismo lento (metabolismo) debido a un estilo de vida sedentario e unha mala alimentación, sono e vixilia.
Importante!A ferida pode saír mesmo despois dunha queimadura solar severa, fricción constante de tecidos sintéticos de roupa nas zonas do corpo onde a pel se dobra. Incluso o consumo excesivo de alimentos de baixa calidade (con abundancia de produtos químicos, conservantes, alimentos sintéticos), alcohol, drogas (substancias tóxicas) ou tabaco pode afectar a unha exacerbación. Todo isto foi rexistrado polo método de exclusión - por exemplo, cando o paciente estaba restrinxido de malos hábitos, o seu estado mellorou.

Diagnóstico da psoríase - que é?
Se as persoas que preguntan sobre a psoríase, o que é e con que médicos deben contactar, xa descubriron síntomas similares en si mesmas, ou os seus seres queridos, amigos, entón antes de nada deberían contactar cun dermatólogo. Despois diso, programarase un exame no que poden participar outros especialistas altamente especializados:
- histólogos - estudando as células sanguíneas neste caso;
- inmunólogos - identificando a causa da debilitada resistencia do corpo aos virus;
- endocrinólogos - se hai sospeita de alteracións nos niveis hormonais e no funcionamento do sistema endócrino;
- especialistas en enfermidades infecciosas: detectar a presenza de infeccións ou virus no corpo humano;
- nutricionistas que determinarán a nutrición adecuada para o paciente e outros especialistas.
O diagnóstico realízase mediante os seguintes mecanismos e técnicas:
- Exame externo das zonas afectadas da pel.
- Unha análise de sangue mostrará se as articulacións están afectadas pola enfermidade.
- Unha biopsia revela o estadio e a verificación (diagnosticando un tipo específico de enfermidade).
Ao determinar o tipo específico de psoríase, Internet por si só non é unha axuda. Ademais, os libros de referencia enciclopédicos adoitan ser cubertos por calquera usuario de Internet, tanto coñecedor das características específicas da enfermidade como profanos.
Nota!A biopsia é un dos principais procedementos de diagnóstico no que se toma un anaco da pel afectada para o exame de laboratorio. Os seus resultados mostran o nivel de linfocitose T, que células son fortes e cales son débiles.
Dificultades na vida dos pacientes con psoríase
Cando un paciente atopa por primeira vez a psoríase e non sabe que tipo de enfermidade lle chegou, adoita experimentar as seguintes condicións que acompañan o curso da dermatite:
- depresión;
- complexos de inferioridade;
- dificultades no ámbito social: a xente, por ignorancia, adoita crer que a enfermidade é contaxiosa e deixa de comunicarse coa persoa enferma;
- trastornos cardiovasculares - ás veces ata ataques cardíacos;
- desequilibrio de presión - hipertensión;
- diabetes mellitus - o tipo 2 é especialmente común;
- tes que limitarte en comida e bebida;
- cómpre adaptarse a un estilo de vida activo, que é extremadamente difícil de facer cando o seu estado de ánimo psicolóxico está deprimido;
- molestias físicas: dificultade para levar roupa, bañarse na ducha, bañarse, mover os brazos, as pernas, durmir, etc.
Do mesmo xeito, todo isto afecta a aqueles pacientes que non se atopan coa enfermidade por primeira vez, pero que xa están mentalmente preparados para afrontala e traballar arreo para reducir a súa intensidade.
Para referencia:as remisións (etapas de atenuación da enfermidade) só poden durar varios anos cun enfoque competente da terapia e a prescrición de cursos, métodos e métodos de tratamento.
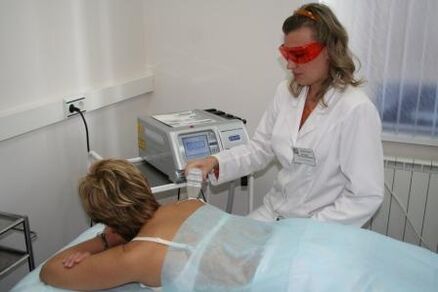
Métodos para tratar a psoríase
Cando os propios médicos non coñecen completamente todas as razóns para a exacerbación da enfermidade e como todo isto se pode eliminar para sempre, isto tamén afecta moito ao estado de ánimo do propio paciente. Pero só tes que convencerte de que se a enfermidade non se pode curar, podes mellorar a túa calidade de vida durante varios anos. Polo tanto, a psoríase debe ser curada só cun enfoque integrado de todas as prácticas, métodos e métodos que están dispoñibles na natureza. Mesmo os médicos non desprezan os remedios populares, se só o paciente discute un método ou outro co médico con antelación.
Métodos tradicionais
En canto determinan o tipo de dermatite - a psoríase tamén é dermatite, que tipo de enfermidade é, o seu tipo, os médicos comezan inmediatamente procedementos específicos que supostamente dan un efecto positivo ao final.
O tratamento comeza cos seguintes procedementos:
- As zonas afectadas son desinfectadas para evitar a autoinfección.
- Alivio obrigatorio dos procesos inflamatorios con medicamentos.
- As placas deben resolverse e prescríbense medicamentos especiais para iso.
- O mesmo aplícase ás escamas: para que non caian dolorosamente, son suavizadas con loções, aplicacións con varios ungüentos suavizantes, tinturas e mesturas.
- As inxeccións e comprimidos prescríbense, por exemplo, un inmunosupresor, que restaura o funcionamento do sistema inmunitario xunto coa mellora da condición psicofísica.
- Usan irradiación con raios ultravioleta, purifican o sangue mediante plasmaférese e outros métodos.
- Tratamentos de sanatorio-resort con barro e auga salgada. Por exemplo, resorts en Israel no Mar Morto. O método non é barato, debe levar 28 días, pero é 100% efectivo.
- Tomar baños de sal e herbas.
- Dieta especial, exercicio.
Ademais dos métodos anteriores, tamén se realizan operacións na válvula do intestino delgado, que se encarga de limpar o sistema. Normalmente, despois de tales operacións, os pacientes séntense mellor con 5-6 anos de antelación.
Importante!O fármaco base sempre será un antimetabolito do grupo de análogos estruturais do ácido fólico, que se subministra ao corpo mediante inxección intramuscular.
Medicina tradicional para a psoríase
A enfermidade tamén se pode tratar mediante métodos tradicionais, porque algunhas plantas, sementes e froitos teñen as súas propias propiedades medicinais. Esta é unha opción orzamentaria para aqueles que non poden aproveitar as viaxes ao resort. Na casa, pode preparar baños medicinais por si mesmo, facer varias pomadas usando Kalanchoe, mel e outros ingredientes. Só o paciente debe sempre consultar primeiro co seu médico. Aquí tamén debes seguir unha dieta estrita, durmir, traballar e facer actividade física.
Medidas adicionais
Calquera médico asistente sempre prohibirá que o paciente estea ao sol máis de 6 horas ao día durante 2 sesións de sol. Ao mesmo tempo, o sol non debe estar no seu cénit e arder con forza, se non, só pode provocar queimaduras e empeorar a condición. Ademais da exposición ao sol, a psoríase tamén se pode curar temporalmente engadindo unha dieta especial. O sistema máis común agora é a dieta Pegano. Ademais, debes eliminar todos os caprichos habituais, como o tabaco, o alcohol, unha abundancia de doces e outras afeccións.
Información adicional:Non se recomenda facer unha dieta repentina. Ademais, sempre debes recordar os teus intestinos, que deben ser axudados pola presenza de fibra e aceites de xirasol. Polo tanto, podes comer sementes de xirasol e tamén engadir varios alimentos ricos en fibra permitidos aos teus pratos.
5 medidas preventivas para persoas predispostas á psoríase
Para que unha persoa non teña dúbidas sobre a psoríase: que tipo de enfermidade é e como tratala, tamén hai que escoitar varias recomendacións de expertos sobre como protexerse o máximo posible de tal enfermidade. Preste atención a esta lista de 5 recomendacións básicas, aínda que non teña predisposición a este tipo de enfermidade:
- Protéxete de varias infeccións, vístete con abrigo, non te resfries, crea a actitude máis positiva da vida.
- Móvete activamente, mantén unha dieta normal, sono e vixilia.
- Abandona todos os malos hábitos ou afeccións como a panificación, os doces, que conteñen moito azucre.
- Use roupa feita principalmente con tecidos de fibras naturais.
- Todos os analxésicos ou outros medicamentos deben tomarse en consulta cun médico e non automedicarse.
Para referencia:metabolismo a un ritmo lento leva non só á psoríase, senón tamén á obesidade, enfermidades do fígado, enfermidades dos riles, enfermidades cardíacas e outras disfuncións. Polo tanto, reducir os hidratos de carbono no teu menú, máis paseos ao aire libre e exercicio físico axudará a que calquera persoa se manteña sempre saudable.
Aínda non existe unha cura completa para esta enfermidade; os especialistas están a identificar as causas a medida que se rexistran certos casos de trastornos psoriáticos. Os procedementos terapéuticos son moi longos, longos e difíciles. O paciente necesitará non só un cambio de estilo de vida, senón tamén autoobservación xunto con manter o seu diario, onde rexistrará todas as súas condicións. Polo tanto, calquera atraso no contacto cos médicos só agravará a situación. Os pacientes non deben atormentarse así, ter medo de mostrarse aos médicos, é mellor comezar inmediatamente a buscar unha solución ao problema que construílo como unha bola de neve.

























