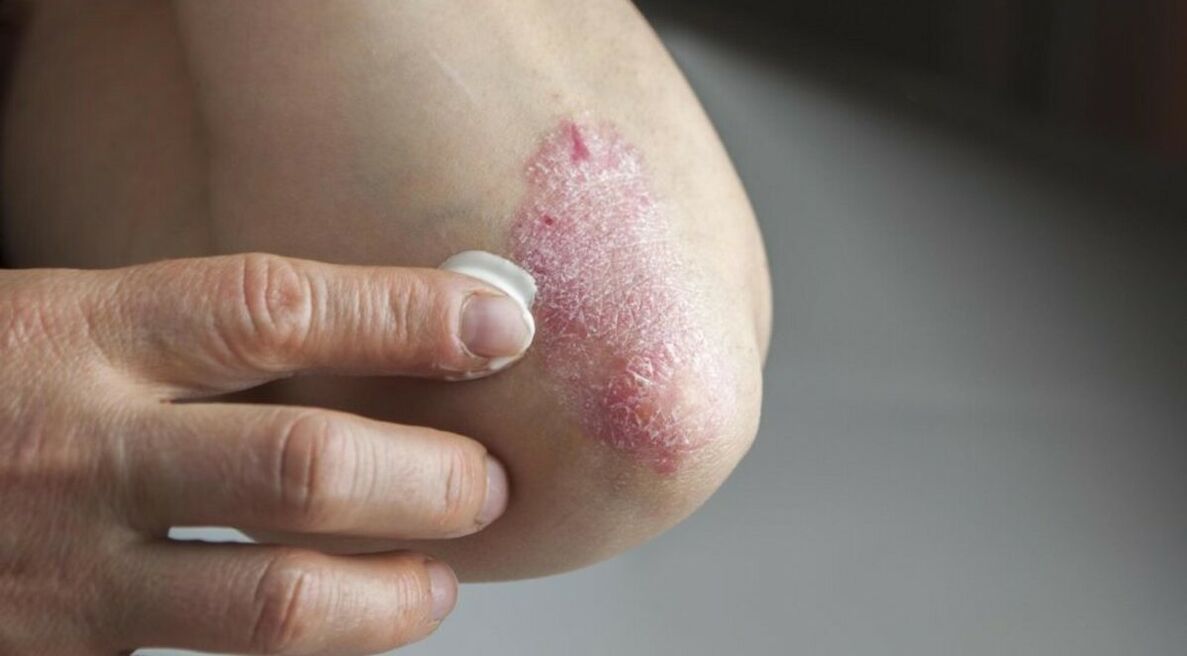
A psoríase é unha enfermidade dermatolóxica na que aparecen manchas vermellas con escamas prateadas na pel.
Segundo o tipo, a psoríase afecta os xeonllos, os cóbados, o tronco, as uñas, a cara ou o coiro cabeludo.
Que é a psoríase?
A psoríase é unha enfermidade autoinmune que fai que as células da pel medren demasiado rápido, que se acumulan e forman manchas vermellas inflamadas. Os síntomas da psoríase poden variar dependendo do seu tipo, estadio e causa. Sinais xerais de psoríase:
- áreas inflamadas da pel;
- escamas ou placas esbrancuxadas en manchas vermellas;
- dor e ardor na pel;
- pel seca e rachada (pode picar e sangrar);
- articulacións ríxidas e inchadas;
- unhas engrosadas e acanaladas.
A psoríase nos nenos adoita afectar primeiro o coiro cabeludo e as uñas, e despois esténdese aos cóbados, xeonllos e torso. Coa psoríase das uñas nun neno, dependendo do tipo de psoríase, pódense observar unhas grosas sen foxos ou con pequenas estrías, así como amarelas das uñas ou a súa separación da cama.
Se notas os primeiros signos de psoríase, debes consultar a un médico. Un dermatólogo ocúpase do diagnóstico e tratamento da psoríase en adultos. Se nos nenos aparecen manchas avermelladas na pel ou escamas prateadas, debes consultar a un pediatra.
Como comeza a psoríase?
A psoríase comeza coa formación de pequenas protuberancias vermellas que se elevan uns milímetros por riba da pel (aparentemente semellan unha erupción normal). A medida que aumentan de tamaño poden aparecer escamas brancas ou prateadas. As escamas que están enriba poden caer. As escamas restantes únense e comezan a doer e comecer. Ao rascar a erupción resultante, as escamas poden desprenderse da pel, causando hemorraxia.
Como é a psoríase?
Coa psoríase, aparecen manchas vermellas na pel clara e manchas marróns ou roxas na pel escura. Na fase inicial da psoríase do coiro cabeludo, as manchas aseméllanse á caspa (debido ás escamas brancas). Formas de psoríase:
- forma leve de psoríase (menos do tres por cento do corpo está afectado, as erupcións cutáneas localízanse no coiro cabeludo ou nas extremidades);
- forma moderada de psoríase (a erupción cobre entre o dez por cento do corpo, afectando o coiro cabeludo, os brazos, as pernas e o torso);
- forma grave de psoríase (máis do dez por cento do corpo está afectado, aparecen erupcións nas palmas das mans, plantas dos pés e cara).
O tratamento para a psoríase é seleccionado por un dermatólogo dependendo da forma e tipo de psoríase, síntomas e localización da erupción cutánea. Se o tratamento é incorrecto ou inoportuno, aparecen grandes áreas de lesións na pel.
Onde pode ocorrer a psoríase?
A localización das manchas de psoríase depende do seu tipo. Tipos de psoríase:
- psoríase en placas (vulgar).. A psoríase en placas causa manchas de pel secas e elevadas cubertas de escamas prateadas. A psoríase aparece nos cóbados, xeonllos, lumbar e coiro cabeludo;
- psoríase eritrodérmica. A pel parece queimada, aparecen calafríos e a temperatura sobe;
- psoríase guttata. Nos brazos, pernas e torso fórmanse pequenas manchas escamosas da cor da carne, semellantes ás pingas de auga;
- psoríase pustulosa. Con psoríase pustulosa, na pel fórmanse burbullas brancas cheas de pus e grandes áreas inflamadas de pel. Localizado en pequenas áreas da pel, afectando as pernas ou os brazos;
- psoríase exsudativa. Na pel aparecen manchas cubertas de codias amarelas;
- psoríase inversa. Na pel aparecen manchas vermellas lisas. A erupción ocorre nos dobras da pel (axilas, nádegas, órganos xenitais).
Na psoríase das unhas, a pel acumúlase debaixo das uñas, o que fai que se levanten e formen muescas ("focos das unhas"). A pel debaixo da placa ungueal vólvese branca, amarela ou marrón. As uñas vólvense ásperas, desmoronanse e rompen rapidamente.
Os dermatólogos tamén distinguen a psoríase palmoplantar. A pel con psoríase das palmas das mans e dos pés é seca e propensa a fisuras.
A psoríase das pálpebras provoca vermelhidão, escamas e costras ao redor das pálpebras. Outros síntomas da psoríase nas pálpebras:
- a formación de escamas que se pelan e se pegan ás pestanas;
- dor ao mover os ollos;
- irritación da pel das pálpebras, acompañada de dor e comezón.
Os bordos das pálpebras poden virar cara arriba ou abaixo dependendo da localización das manchas, o que leva á fricción entre as pestanas e o globo ocular. As posibles consecuencias da psoríase das pálpebras inclúen a uveíte (inflamación dos ollos) e a perda de visión.
A psoríase pode aparecer nas cellas, detrás e arredor das orellas e na canle auditiva. Ás veces, a psoríase afecta a boca, causando vermelhidão e queimadura nos beizos, enxivas, lingua e meixelas. A psoríase oral pode causar dificultade para mastigar e tragar alimentos.
As manifestacións da psoríase dependen do seu tipo, síntomas e estadio. A psoríase pódese ver na foto.
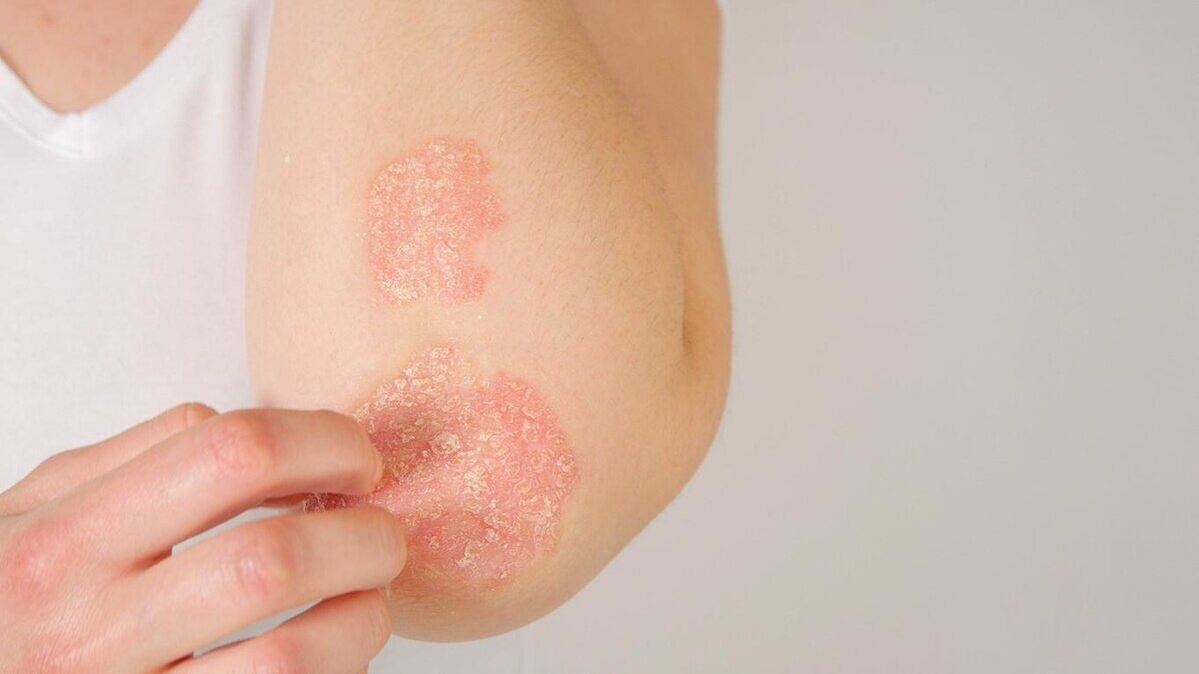
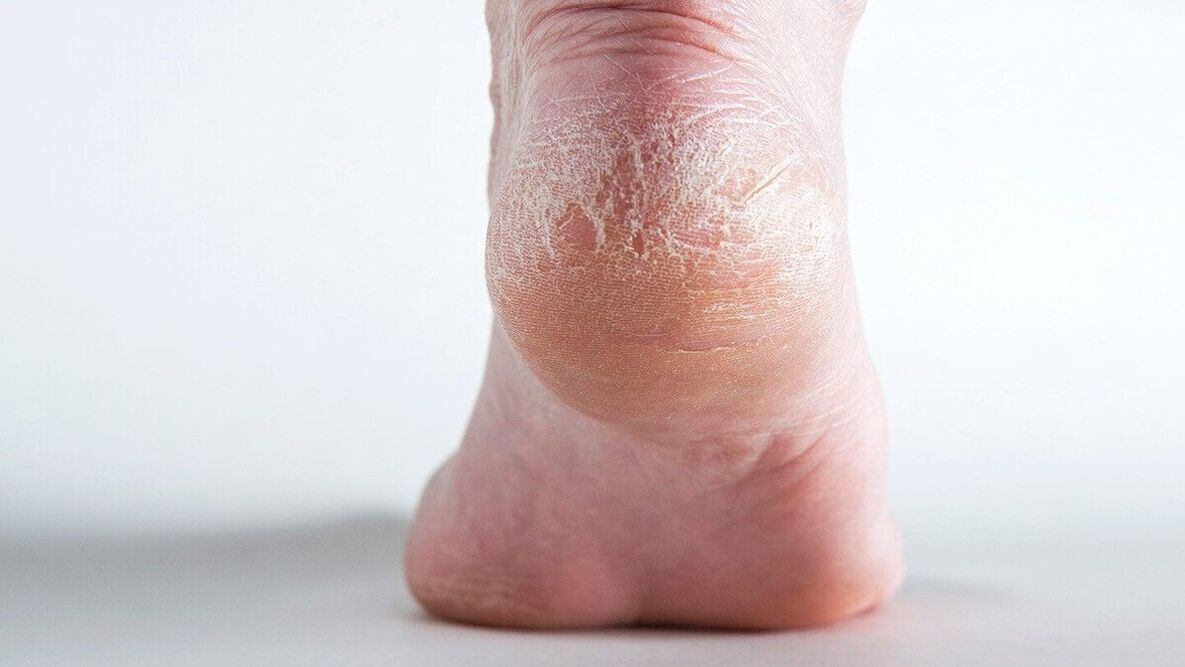
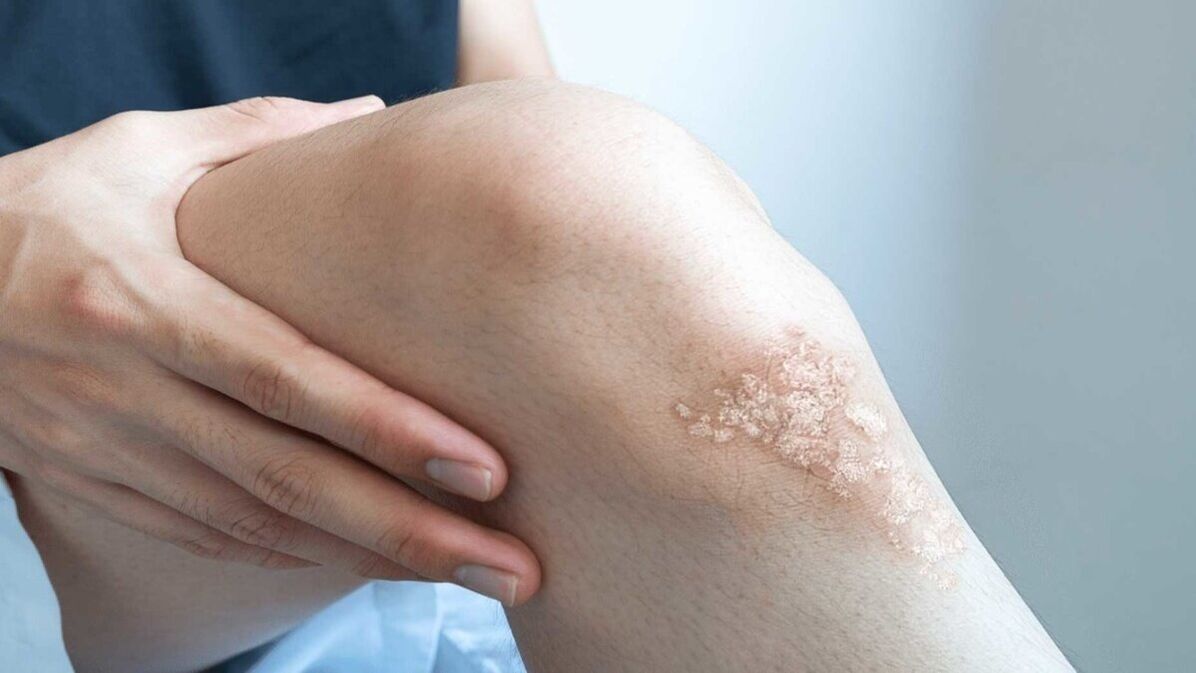
Razóns para o desenvolvemento da psoríase
A psoríase é causada por un mal funcionamento do sistema inmunitario, no que os glóbulos brancos comezan a atacar as células da pel por erro. Debido á acción dos leucocitos, o proceso de produción de novas células cutáneas redúcese dun mes a varios días. As células formadas con antelación son empurradas polo corpo cara á superficie da pel, onde se acumulan e se transforman en manchas ou placas.
A predisposición xenética (un historial familiar de psoríase) ou os factores desencadenantes (factores ambientais que aumentan o risco de psoríase) poden provocar un mal funcionamento do sistema inmunitario. Factores que provocan o desenvolvemento da psoríase:
- infeccións (amigdalite, herpes, líquenes);
- traumatismos cutáneos (queimaduras solares, picaduras de insectos, arañazos, cortes);
- tabaquismo ou abuso de alcohol;
- uso incontrolado de medicamentos;
- situacións estresantes regulares (levan ao desenvolvemento de psoríase de estrés);
- tempo (condicións secas e frías);
- interrupción brusca de corticoides sistémicos o orais.
Estes factores poden levar ao desenvolvemento da psoríase en persoas predispostas a ela, ou provocar unha exacerbación. A exacerbación da psoríase pódese evitar identificando e eliminando os factores que contribúen a ela.
Exacerbación da psoríase
A psoríase na cara, extremidades e cabeza caracterízase por períodos de exacerbación (os síntomas aparecen intensamente) e remisión (a erupción diminúe de tamaño, a dor desaparece). Os períodos de remisión duran dun mes a un ano. Etapas da psoríase:
- etapa progresiva(inicio da psoríase). Na pel aparecen pequenas erupcións nodulares, que van acompañadas de comezón. Aumentan as áreas de vermelhidão, formando placas;
- escenario estacionario. Non aparecen novos nódulos (pápulas), a inflamación diminúe despois da formación de escamas ou codias nas placas;
- etapa regresiva. As placas diminúen, a comezón e a descamación desaparecen.
Un dermatólogo axudará a aliviar a exacerbación da psoríase, quen identificará os desencadenantes e prescribirá o tratamento. Seguir as recomendacións do seu médico axudará a reducir os períodos de exacerbacións e aumentar os períodos de remisión.
Como tratar a psoríase?
Antes de comezar o tratamento da psoríase, o dermatólogo recolle unha anamnese (pregunta sobre os síntomas, cando apareceron e se hai antecedentes familiares de psoríase) e realiza un exame visual da erupción cutánea. Despois de facer un diagnóstico, o médico selecciona un tratamento integral para a psoríase. O tratamento da psoríase inclúe:
- ungüentos, xampus, cremas e xeles a base de extractos de algas e minerais do Mar Morto;
- fototerapia (ao expoñer a pel afectada por erupcións cutáneas aos raios ultravioleta, o crecemento das células da pel redúcese, o que leva á normalización da enfermidade).
Para a psoríase, un dermatólogo recomenda tomar vitaminas. Para producir células saudables da pel e reducir a inflamación e os síntomas, o seu médico receitará vitaminas A, D, E, K, B e C.
Dieta para a psoríase
Para a psoríase, un dermatólogo recomenda cambios na dieta. Alimentos que reducen a inflamación:
- peixes graxos (atún, salmón);
- sementes de liño e cabaza;
- noces (noces, améndoas);
- repolo, espinaca.
Seguir unha dieta para a psoríase axuda a reducir os síntomas e previr o desenvolvemento de complicacións (presión arterial alta, diabetes, enfermidades cardíacas). Se tes psoríase nas pernas, brazos ou cara, debes limitar o consumo de alcohol.
A súa dieta tamén debe incluír o consumo de alimentos que conteñan ácidos graxos (sardiña, salmón, camarón, sementes de liño). Recoméndase minimizar o consumo de alimentos que conteñan graxas saturadas (carnes graxas, repostería) e hidratos de carbono simples (produtos lácteos, uvas, repostería).
Prevención da psoríase
As medidas preventivas axudarán a previr o desenvolvemento e a progresión da psoríase nos brazos, as pernas e a cabeza. A prevención da psoríase inclúe:
- cambios na dieta (abstinencia de alcohol, hidratos de carbono simples e graxas saturadas, consumo de alimentos que conteñan ácidos graxos);
- protexer a cabeza e o corpo do sol (usando protector solar e un sombreiro);
- deixar de fumar;
- reducindo o risco de lesións na pel (uso de sprays repelentes de insectos, luvas, mangas longas);
- hidratar a pel (a pel seca é propensa a danos).
Para reducir a probabilidade dun brote de psoríase, débense evitar as temperaturas extremas. A exposición a temperaturas demasiado frías ou demasiado quentes pode provocar que a túa pel se seque ou quede danada. Reducir ao mínimo as situacións estresantes axudará a previr a aparición da psoríase debido ao nerviosismo.
Como distinguir a psoríase da dermatite?
A psoríase do coiro cabeludo (psoríase seborreica) é semellante á dermatite seborreica. A dermatite pódese distinguir da psoríase do coiro cabeludo coa axuda dun dermatólogo. Síntomas da dermatite seborreica:
- vermelhidão da pel, na que se forman escamas brancas ou amarelas graxas (cando se presiona, pódese liberar sebo - sebo);
- caspa (escamas de pel) que se acumulan preto do talo do cabelo.
Podes distinguir a psoríase da dermatite pola localización da erupción cutánea. A diferenza da dermatite seborreica, a psoríase non só se forma na cabeza, senón que tamén se estende máis aló da liña do cabelo e aparece noutras partes do corpo (extremidades, lumbar, uñas). Coa psoríase, as áreas da pel afectadas polo sarpullido están doridas e picantes, e coa dermatite, pode sentir unha lixeira coceira no coiro cabeludo.
Preguntas populares
- Transmítese a psoríase?
A psoríase non é contaxiosa. O contacto (comunicación, bicos, relacións sexuais) cunha persoa con psoríase, tocar as zonas afectadas da pel non provocará a aparición dunha erupción cutánea, xa que estamos a falar dunha enfermidade autoinmune e non infecciosa.
- Como lavar o cabelo con psoríase?
Para a psoríase, podes lavar o cabelo cun xampú a base de minerais do Mar Morto e extracto de algas. A selección independente de xampús e o uso de remedios populares (tintura de camomila, celidonia, aloe vera, vinagre de mazá) serán ineficaces e poden provocar un empeoramento dos síntomas. Se se detecta unha erupción cutánea, debes contactar cun dermatólogo que, despois de examinar o vermelhidão e facer un diagnóstico, seleccionará a opción de tratamento que máis che conveña.
- Como distinguir a psoríase das unhas dos fungos?
Podes distinguir a psoríase das unhas dos fungos mediante os síntomas. Coa psoríase, as uñas engrosan, desmoronan, rompen rapidamente e a pel debaixo vólvese amarela, branca ou marrón. As uñas poden desenvolver muescas (focos), crestas ou buratos.
O fungo causa manchas grises, marróns ou verdes nas uñas que se escurecen e aumentan de tamaño ao longo de varias semanas. A infección fúngica das uñas non leva á formación de pozos, pero pode facer que as uñas se volvan delgadas ou grosas.
- Que non debes comer se tes psoríase?
Se tes psoríase, non debes comer alimentos que aumentan a inflamación (produtos lácteos, carnes vermellas, alimentos graxos, azucre refinado, cítricos, tomates, patacas). Debe evitar comer ovos, fígado, soia e bebidas enerxéticas. Estes produtos conteñen colina e taurina, que poden provocar unha exacerbación da psoríase.
- Con que se pode confundir a psoríase?
A psoríase pódese confundir con eczema, tiña, liquen plano ou liquen plano. Un dermatólogo axudarache a distinguir a psoríase doutras enfermidades dermatolóxicas facendo un historial médico, un exame visual e realizando probas de diagnóstico.

























